Виды и лечение грыж брюшной полости
Грыжа брюшной стенки (абдоминальная) – это врожденное или приобретенное нарушение, при котором происходит выход части органа через мышечный слой под кожу. Внешне видно округлое образование, которое может быть диаметром от нескольких сантиметров, до метра и более. Факторами появления грыжи передней брюшной стенки у детей и взрослых выступают перенесенные травмы, хронические болезни ЖКТ и дыхательной системы, а также повышенные нагрузки.
С такой проблемой часто сталкиваются спортсмены. Грыжа у женщин нередко появляется в период вынашивания плода, к чему ведут одновременно повышенное давление и растяжение связок. Грыжа у мужчин связана преимущественно с тяжелой работой и врожденными аномалиями. У детей брюшная грыжа – это следствие недоразвития отдельных систем и влияния факторов, появившихся после рождения: частый крик, плач.
Реже встречается внутренняя грыжа в брюшной полости, которая внешне никак не проявляется. В таком случае органы выходят в грудную клетку, провоцируя лишь слабую симптоматику.
Виды абдоминальных грыж
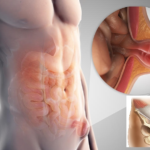
Мышцы брюшной полости соединены белой линией, мембраной, которая под влиянием определенных факторов ослабевает, отчего происходит диастаз, и через сформированное отверстие сначала выходят нервные и сосудистые сплетения, затем эта область становится грыжевыми воротами. Чаще это происходит около пупка, внизу живота и по серединной линии.
Какие бывают грыжи брюшной полости по анатомическому расположению:
- эпигастральные;
- пупочные;
- бедренные;
- паховые;
- белой линии.
Редкими формами будут образования области таза, диафрагмальные, спигелиевой линии и мечевидного отростка.
По степени формирования виды грыж делят на начальные, канальные и полные. Зависимо от происхождения, различают врожденные и приобретенные. Последние могут быть травматическими и послеоперационными.
Самыми частыми формами патологии считаются образования в области пупка и паха. Такое расположение позволяет с точностью определить заболевание на начальном этапе, и сразу же приступить к лечению. Реже в хирургии диагностируется внутренняя грыжа брюшной полости, признаки которой видны только при проведении рентгенографии с контрастированием.
Симптомы заболевания
Неосложненная абдоминальная грыжа передней брюшной стенки без непроходимости или гангрены имеет типичную симптоматику у каждого больного. Диагностируется она врачом при осмотре, дополнительно может назначаться УЗИ. Блуждающая грыжа в брюшной полости более опасна, она проявляет слабые симптомы, но в любой момент может произойти ущемление.
Как определить грыжу живота по внешним проявлениям и ощущениям:
- слабая болезненность в области образования;
- иррадиации боли в промежность, поясницу, семенной канатик, половые губы;
- усиление неприятных ощущений во время напряжения мышц;
- выпирание грыжи во время кашля (симптом кашлевого толчка);
- уменьшение или полное вправление грыжи в лежачем положении;
- запор, урчание в животе, скопление газов, реже тошнота и рвота;
- при внутренней грыже тревожит изжога, икота, боль за грудиной.
Признаки внутренней грыжи живота:
- нарушение функции органа, попавшего в мешок;
- тестообразная консистенция стенки;
- увеличение пахового канала;
- задержка мочеиспускания, отсутствие стула.
При скользящем выпячивании грыжевой мешок вмещает в себе структуры, лежащие рядом с брюшиной, и висцеральная оболочка становится его частью. Это повышает риск травмирования кишки или мочевого пузыря во время операции. Летальность по причине повреждения органов достигает 8%, а причиной смерти чаще становится перитонит, возникший в ранний период после хирургического лечения.
Клинические проявления во многом зависят от возраста и пола больного, имеют значение также системные заболевания, вправимость или невправимость, размер грыжевого мешка.
Причины
Различают производящие и предрасполагающие факторы возникновения заболевания. В первом случае формируются условия для развития недуга, появляется слабость стенки живота. Производящие факторы влияют непосредственно на выход органов через ослабленные мышцы под кожу.
Предрасполагающие факторы:
- аномалии внутриутробного развития;
- потеря эластичности на фоне старения;
- расширение отверстий пахового канала, пупочного и бедренного кольца;
- послеоперационная рана или травматическое повреждение живота.
Производящие причины:
- тяжелые физические нагрузки;
- постоянный кашель;
- переедание, частое вздутие живота;
- период беременности;
- ожирение;
- скопление жидкости в брюшной полости;
- лишний вес и гиподинамия;
- утрудненное мочеиспускание.
Послеоперационные грыжи возникают в области хирургического рубца, они связаны с нагноением раны, резким возвращением к нагрузке, несоблюдением подготовки и техники операции.
Исследования при грыже
Диагностировать образование в области брюшной полости можно путем визуального осмотра и пальпации области выпячивания. Врач проверяет наличие кашлевого толчка, опрашивает пациента по поводу первых проявлений и тревожащих симптомов. Для подтверждения диагноза и выбора техники операции при грыжах брюшной стенки проводится УЗИ. Путем ультразвукового исследования также диагностируются осложнения.
Комплексная диагностика перед грыжесечением включает такие исследования:
- УЗИ брюшной полости и малого таза;
- УЗИ грыжевого мешка;
- герниография – рентген с применением контрастного препарата;
- общий и биохимический анализ крови;
- анализ мочи и кала;
- эхокардиография и другие по показаниям.
При ущемленной грыже больной нуждается в немедленном осмотре хирургом. Для диагностики кишечной непроходимости проводится КТ-исследование или обзорная рентгенография.
Принципы лечения
Единственный метод устранения грыж живота – операция. Грыжесечение проводится планового. Когда возникает ущемление, больной немедленно госпитализируется в хирургическое отделение, где готовится к срочной операции.
Все виды грыжесечения делятся на два вида: пластика собственными тканями и ушивание грыжевого мешка искусственным имплантом.
Грыжа передней брюшной стенки без непроходимости или гангрены – это тот случай, когда будет назначена плановая операция с фиксацией тканей сеткой. Если же есть подозрения на осложненное заболевание, выполняется экстренное вмешательство с целью резекции поврежденных участков внутренних органов для сохранения их функции.
Операция имеет относительные противопоказания:
- хронические заболевания в стадии обострения;
- гнойные дерматологические патологии;
- пожилой возраст;
- период беременности;
- ослабленный организм, сильное истощение;
- болезни сердечно-сосудистой системы в стадии декомпенсации.
Этапы операции
Подготовка необходима перед удалением большой грыжи. В процессе перемещения органов может резко повыситься внутрибрюшное давление. Такое явление станет причиной нарушения кровообращения и дыхания. Для профилактики проводится бинтование или фиксируется бандаж, которые поспособствуют постепенному повышению давления.
Стандартная герниопластика проводится следующим образом:
- Создается доступ – послойно рассекаются ткани над образованием.
- Грыжевой мешок выделяется.
- Органы перемещаются в брюшную полость.
- Грыжевой мешок перевязывается, затем иссекается.
- Ткани ушиваются с установкой сетчатого импланта.
Есть и другие методы грыжесечения:
- по Мейо – пупок удаляется вместе с грыжевым мешком путем горизонтального разреза, затем ткани накладываются и ушиваются;
- по Лексеру – проводится при грыже у детей, ткани после удаления грыжи стягиваются, ушиваются кисетным швов;
- по Сапежко – доступ создается через продольный разрез, после иссечения грыжи мышцы накладываются друг на друга и ушиваются;
- по Напалкову – проводится при ожирении, стенка живота дополнительно укрепляется, апоневрозы соединяются над белой линией, что уменьшает объем живота.
Лапароскопическая методика также применяется, и она имеет следующие преимущества:
- низкая травматичность тканей;
- быстрое восстановление;
- возможность вернуться к физической работе через 1-2 недели;
- безболезненность в период восстановления;
- отсутствие рубцов и шрамов;
- низкий риск осложнений во время и после операции.
Последствия
Возможные осложнения до хирургического лечения:
- Ущемление – самое опасное последствие до и после операции по грыжесечению. Бывает нескольких видов, среди которых чаще диагностируется эластическое. Представляет собой компрессию органов на фоне резкого повышения внутрибрюшного давления и сжатия грыжевых ворот. Проявляется сильной болью, начинается отмирание части кишки, наблюдается кишечная непроходимость, интоксикация, обезвоживание организма. Ущемление может быть внезапным, когда ранее заболевание не было диагностировано.
- Невправимость – состояние часто предшествует ущемлению, происходит сращение стенок мешка с содержимым, выпячивание перестает свободно перемещаться, лишь одна часть вправляется при нажатии. Чаще такому состоянию подвержены пупочные и бедренные образования. Случается формирование одновременно нескольких спаек, что грозит в дальнейшем кишечной непроходимостью.
- Капростаз – это состояние, при котором каловые массы задерживаются в толстой кишке, которая является содержимым грыжевого мешка. Чаще возникает у больных пожилого возраста, что отягощается противопоказанием к проведению операции. У мужчин капростаз возникает преимущественно при паховом образовании, у женщин – пупочном.
После операции больной может столкнуться с повторным заболеванием, рецидивом.
Вентральная грыжа также требует хирургического лечения. Рецидив может случаться несколько раз, и каждый придется прибегать к операции. После грыжесечения есть риск задержки мочеиспускания, инфекционного поражения раны с распространением воспаления на соседние органы и близлежащие ткани.
Реабилитация после грыжесечения
Важное условие профилактики осложнений и стабильной реабилитации после грыжесечения – отказ от физической работы на установленное врачом время. Это может быть неделя или даже несколько месяцев, что зависит от тяжести состояния. После операции пациент выписывается из стационара на 3-7 день. Врач назначает лекарства для обезболивания и рекомендует диету.
Перевязку нужно делать несколько раз в неделю, иногда реже, зависимо от состояния раны. Это можно проводить самостоятельно в домашних условиях или посещать врача.
Обязательно нужно соблюдать щадящую диету, чтобы исключить возникновение запора и вздутия. Первые дни после операции следует кушать легкие супы и каши, нежирное белое мясо, вареные овощи, морепродукты. От жареных блюд и специй лучше отказаться.
Рецидив после грыжесечения возможен по следующим причинам:
- пожилой возраст, физиологическая слабость мышц и связок;
- высокие нагрузки, приводящие к повышению внутрибрюшного давления;
- нагноение послеоперационной раны;
- большой дефект стенки брюшной полости.
Когда операция проводилась по поводу ущемленной грыжи с удалением части некротизированного органа, это станет фактором нарушения пищеварения в будущем. В связи с этим хирурги не затягивают с назначением грыжесечения, проводя плановую операцию с меньшим риском осложнений в ранний и поздний период реабилитации.
Первые 2 месяца после грыжесечения не допускается поднимать более 3 кг, делать резких движений и переутомляться. Важно регулярно использовать послеоперационный бандаж и следить за состоянием раны, чтобы предупредить воспаление и нагноение.
Через 3-4 месяц можно вернуться к привычному режиму, заняться физкультурой, записаться в спортзал для укрепления мышц передней брюшной стенки. Следует понимать, что рецидив грыжи может случиться в любой момент, повторное выпячивание будет иметь те же симптомы, и тогда нужно немедленно обратиться к хирургу.