Види та лікування гриж черевної порожнини
Грижа черевної стінки (черевна) - це вроджене або набуте порушення, при якому відбувається вихід частини органу через м'язовий шар під шкіру. Зовні видно округлу освіту, яка може бути діаметром від кількох сантиметрів до метра і більше. Факторами появи грижі передньої черевної стінки у дітей та дорослих виступають перенесені травми, хронічні хвороби ШКТ та дихальної системи, а також підвищені навантаження.
З такою проблемою часто стикаються спортсмени. Грижа у жінок нерідко з'являється в період виношування плода, до чого ведуть одночасно підвищений тиск та розтягнення зв'язок. Грижа у чоловіків пов'язана переважно з тяжкою роботою та вродженими аномаліями. У дітей черевна грижа – це наслідок недорозвинення окремих систем та впливу факторів, що виникли після народження: частий крик, плач.
Рідше зустрічається внутрішня грижа в черевній порожнині, яка зовні не виявляється. У разі органи виходять у грудну клітину, провокуючи лише слабку симптоматику.
Види черевних гриж
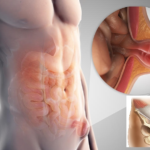
М'язи черевної порожнини з'єднані білою лінією, мембраною, яка під впливом певних факторів слабшає, чому відбувається діастаз, і через сформований отвір спочатку виходять нервові та судинні сплетення, потім ця область стає грижовими воротами. Найчастіше це відбувається біля пупка, внизу живота та по серединній лінії.
Які бувають грижі черевної порожнини за анатомічним розташуванням:
- епігастральні;
- пупкові;
- стегнові;
- пахвинні;
- білий лінії.
Рідкісними формами будуть утворення області тазу, діафрагмальні, спігелієвої лінії та мечоподібного відростка.
За ступенем формування види гриж ділять на початкові, канальні та повні. Залежно від походження, розрізняють уроджені та набуті. Останні можуть бути травматичними та післяопераційними.
Найчастішими формами патології вважаються утворення в області пупка та паху. Таке розташування дозволяє з точністю визначити захворювання на початковому етапі і відразу ж приступити до лікування. Рідше в хірургії діагностується внутрішня грижа черевної порожнини, ознаки якої видно лише під час проведення рентгенографії з контрастуванням.
Симптоми захворювання
Неускладнена абдомінальна грижа передньої черевної стінки без непрохідності чи гангрени має типову симптоматику кожного хворого. Діагностується вона лікарем під час огляду, додатково може призначатися УЗД. Блукаюча грижа в черевній порожнині небезпечніша, вона виявляє слабкі симптоми, але в будь-який момент може статися утиск.
Як визначити грижу живота за зовнішніми проявами та відчуттями:
- слабка болючість у галузі освіти;
- іррадіації болю в промежину, поперек, насіннєвий канатик, статеві губи;
- посилення неприємних відчуттів під час напруження м'язів;
- випирання грижі під час кашлю (симптом кашльового поштовху);
- зменшення або повне вправлення грижі у лежачому положенні;
- запор, бурчання в животі, скупчення газів, рідше нудота та блювання;
- при внутрішній грижі турбує печія, гикавка, біль за грудиною.
Ознаки внутрішньої грижі живота:
- порушення функції органу, що потрапив у мішок;
- тістоподібна суміш стінки;
- збільшення пахового каналу;
- затримка сечовипускання, відсутність випорожнень.
При ковзному випинанні грижовий мішок вміщує в собі структури, що лежать поряд з очеревиною, і вісцеральна оболонка стає його частиною. Це підвищує ризик травмування кишки чи сечового міхура під час операції. Летальність через пошкодження органів досягає 8%, а причиною смерті частіше стає перитоніт, що виник у ранній період після хірургічного лікування.
Клінічні прояви багато в чому залежать від віку та статі хворого, мають значення також системні захворювання, вправність чи невправність, розмір грижового мішка.
Причини
Розрізняють виробляючі та сприятливі фактори виникнення захворювання. У першому випадку формуються умови для розвитку недуги, утворюється слабкість стінки живота. Виробляючі чинники впливають безпосередньо вихід органів через ослаблені м'язи під шкіру.
Сприятливі фактори:
- аномалії внутрішньоутробного розвитку;
- втрата еластичності і натомість старіння;
- розширення отворів пахового каналу, пупкового та стегнового кільця;
- післяопераційна рана чи травматичне ушкодження живота.
Виробничі причини:
- тяжкі фізичні навантаження;
- постійний кашель;
- переїдання, часте здуття живота;
- період вагітності;
- ожиріння;
- скупчення рідини в черевній порожнині;
- зайва вага та гіподинамія;
- утруднене сечовипускання.
Післяопераційні грижі виникають у галузі хірургічного рубця, вони пов'язані з нагноєнням рани, різким поверненням до навантаження, недотриманням підготовки та техніки операції.
Дослідження при грижі
Діагностувати освіту в ділянці черевної порожнини можна шляхом візуального огляду та пальпації області випинання. Лікар перевіряє наявність кашльового поштовху, опитує пацієнта з приводу перших проявів та симптомів, що тривожать. Для підтвердження діагнозу та вибору техніки операції при грижах черевної стінки проводиться УЗД. Шляхом ультразвукового дослідження також діагностуються ускладнення.
Комплексна діагностика перед грижосіченням включає такі дослідження:
- УЗД черевної порожнини та малого тазу;
- УЗД грижового мішка;
- герніографія – рентген із застосуванням контрастного препарату;
- загальний та біохімічний аналіз крові;
- аналіз сечі та калу;
- ехокардіографія та інші за показаннями.
При ущемленій грижі хворий потребує негайного огляду хірургом. Для діагностики кишкової непрохідності проводиться КТ-дослідження чи оглядова рентгенографія.
Принципи лікування
Єдиний метод усунення гриж живота – операція. Грижосічення проводиться планового. Коли виникає утиск, хворий негайно госпіталізується до хірургічного відділення, де готується до термінової операції.
Всі види грижосічення діляться на два види: пластика власними тканинами та ушивання грижового мішка штучним імплантом.
Грижа передньої черевної стінки без непрохідності або гангрени – це той випадок, коли буде призначено планову операцію з фіксацією тканин сіткою. Якщо є підозри на ускладнене захворювання, виконується екстрене втручання з метою резекції пошкоджених ділянок внутрішніх органів для збереження їх функції.
Операція має відносні протипоказання:
- хронічні захворювання на стадії загострення;
- гнійні дерматологічні патології;
- літній вік;
- період вагітності;
- ослаблений організм, сильне виснаження;
- хвороби серцево-судинної системи у стадії декомпенсації.
Етапи операції
Підготовка потрібна перед видаленням великої грижі. У процесі переміщення органів може різко підвищитися внутрішньочеревний тиск. Таке явище стане причиною порушення кровообігу та дихання. Для профілактики проводиться бинтування або фіксується бандаж, який сприятиме поступовому підвищенню тиску.
Стандартна герніопластика проводиться так:
- Створюється доступ – пошарово розсікаються тканини над освітою.
- Грижовий мішок виділяється.
- Органи переміщуються у черевну порожнину.
- Грижовий мішок перев'язується, потім січуть.
- Тканини ушиваються із встановленням сітчастого імпланту.
Є й інші методи грижоперетину:
- по Мейо - пупок видаляється разом з грижовим мішком шляхом горизонтального розрізу, потім тканини накладаються та ушиваються;
- по Лексеру - проводиться при грижі у дітей, тканини після видалення грижі стягуються, ушиваються кисетним швом;
- за Сапежком – доступ створюється через поздовжній розріз, після висічення грижі м'язи накладаються один на одного і ушиваються;
- по Напалкову - проводиться при ожирінні, стінка живота додатково зміцнюється, апоневрози з'єднуються над білою лінією, що зменшує об'єм живота.
Лапароскопічна методика також застосовується, і вона має такі переваги:
- низька травматичність тканин;
- швидке відновлення;
- можливість повернутись до фізичної роботи через 1-2 тижні;
- безболісність у період відновлення;
- відсутність рубців та шрамів;
- низький ризик ускладнень під час та після операції.
Наслідки
Можливі ускладнення до хірургічного лікування:
- Утиск – найнебезпечніший наслідок до і після операції з грижосічення. Буває кількох видів, серед яких найчастіше діагностується еластичний. Є компресією органів на тлі різкого підвищення внутрішньочеревного тиску і стиснення грижових воріт. Виявляється сильним болем, починається відмирання частини кишки, спостерігається кишкова непрохідність, інтоксикація, зневоднення організму. Утиск може бути раптовим, коли раніше захворювання не було діагностовано.
- Невправність - стан часто передує утиску, відбувається зрощення стінок мішка з вмістом, випинання перестає вільно переміщатися, лише одна частина вправляється при натисканні. Найчастіше такому стану піддаються пупкові та стегнові утворення. Трапляється формування одночасно кількох спайок, що загрожує надалі кишковою непрохідністю.
- Капростаз - це стан, при якому калові маси затримуються в товстій кишці, яка є вмістом грижового мішка. Найчастіше виникає у хворих похилого віку, що обтяжується протипоказанням до проведення операції. У чоловіків капростаз виникає переважно при паховій освіті, у жінок – пупковій.
Після операції хворий може зіткнутися із повторним захворюванням, рецидивом.
Вентральна грижа також потребує хірургічного лікування. Рецидив може траплятися кілька разів, і кожен доведеться вдаватися до операції. Після грижесічення є ризик затримки сечовипускання, інфекційного ураження рани з поширенням запалення на сусідні органи та прилеглі тканини.
Реабілітація після грижоперетину
Важлива умова профілактики ускладнень та стабільної реабілітації після грижосічення – відмова від фізичної роботи на встановлений лікарем час. Це може бути тиждень або кілька місяців, що залежить від тяжкості стану. Після операції пацієнт виписується із стаціонару на 3-7 день. Лікар призначає ліки для знеболювання та рекомендує дієту.
Перев'язку потрібно робити кілька разів на тиждень, іноді рідше залежно від стану рани. Це можна проводити самостійно в домашніх умовах чи відвідувати лікаря.
Обов'язково потрібно дотримуватися дієти, що щадить, щоб виключити виникнення запору і здуття. Перші дні після операції слід їсти легкі супи та каші, нежирне біле м'ясо, варені овочі, морепродукти. Від смажених страв та спецій краще відмовитись.
Рецидив після грижосічення можливий з наступних причин:
- літній вік, фізіологічна слабкість м'язів та зв'язок;
- високі навантаження, що призводять до підвищення внутрішньочеревного тиску;
- нагноєння післяопераційної рани;
- великий дефект стінки черевної порожнини.
Коли операція проводилася щодо ущемленої грижі з видаленням частини некротизованого органу, це стане фактором порушення травлення у майбутньому. У зв'язку з цим хірурги не затягують із призначенням грижосічення, проводячи планову операцію з меншим ризиком ускладнень у ранній та пізній період реабілітації.
Перші 2 місяці після грижосічення не допускається піднімати більше 3 кг, робити різких рухів та перевтомлюватися. Важливо регулярно використовувати післяопераційний бандаж і стежити за станом рани, щоб запобігти запаленню та нагноєнню.
Через 3-4 місяць можна повернутися до звичного режиму, зайнятися фізкультурою, записатися до спортзалу для зміцнення м'язів передньої черевної стінки. Слід розуміти, що рецидив грижі може статися будь-якої миті, повторне випинання матиме ті ж симптоми, і тоді потрібно негайно звернутися до хірурга.